Werkdruk verlagen met nieuwkomers en inactieven?
Het tekort aan zorgpersoneel hoeven we al lang niet meer te duiden. Pistes die leiden tot mogelijke oplossingen daarentegen wel. Zo schuilt er potentieel in het grote aantal personen die vandaag arbeidsongeschikt zijn en geheroriënteerd kunnen worden naar de zorg. Of in de nieuwkomers van binnen en buiten de Europese Unie, zoals Vlaams minister van Binnenlands Bestuur, Bestuurszaken, Inburgering en Gelijke Kansen Bart Somers in de media suggereerde.
Vlaams minister Bart Somers lanceerde een voorstel dat nieuwkomers zonder middelbaar diploma voortaan een verplichte opleiding richting een knelpuntberoep moeten volgen. De Vlaamse regering zette daarvoor het licht op groen. “We gaan toch geen nieuwe arbeidsmigratie organiseren voor knelpuntenberoepen zoals vrachtwagenchauffeur, verpleegkundige of kinderoppasser, terwijl we in eigen land voldoende mensen hebben”, zei minister Somers in de media in augustus. De reacties op sociale media waren hierop zeer fel en er volgde een brief van de drie universitaire ziekenhuizen. We laten de minister graag zelf aan het woord.
Zowel voor de opleiding basisverpleegkundige als voor de bachelor verpleegkunde is een diploma middelbaar onderwijs nodig. Waarom dan het voorbeeld van verpleegkunde?
“Verpleegkunde is een intensieve en complexe opleiding die niet zomaar door iemand kan worden ingevuld. Wat we wel kunnen doen is verpleegkundigen bijstaan door verschillende profielen mee te activeren in de zorg. Een recent rapport toonde aan dat 17 procent van de vrouwelijke en 36 procent van de mannelijke kortgeschoolde nieuwkomers twee jaar na het inburgeringstraject aan de slag is. Dit is te weinig, daarom heb ik het inburgeringstraject vorig jaar hervormd zodat nieuwkomers zich onder andere verplicht moeten inschrijven bij VDAB. Vroeger schreef 17 procent van de nieuwkomers zich in, vandaag 87 procent.
Toch moeten we meer doen. Ik heb een plan op tafel gelegd bij de Vlaamse Regering dat nieuwkomers beter aan de slag moet helpen. Een van de punten is om kortgeschoolde nieuwkomers maximaal toe te leiden naar werk door opleidingen op de werkvloer, het liefst in de richting van knelpuntberoepen. Nieuwkomers zouden zo, mits de juiste omkadering, opgeleid kunnen worden tot bijvoorbeeld zorgkundige of andere jobs binnen de zorgsector. Ook de andere knelpuntberoepen komen in aanmerking. Iedereen heeft een eigen roeping. Voor een deel van de nieuwkomers kan zo’n job een opstap betekenen om verder te studeren tot bijvoorbeeld basisverpleegkundige. Het voorbeeld dat ik aanhaalde ging dus over zorgkundigen, dat werd ondertussen rechtgezet.”
U wil nieuwkomers competenties on the job aanleren. Over welke competenties gaat dit dan?
“Niet alleen de zorgsector, maar ook andere sectoren vragen om meer werkkrachten. De Vlaamse Regering maakt het mogelijk dat wie zich wil omscholen een opleiding kan volgen tot een knelpuntberoep. Het zijn dit soort opleidingen met een praktische insteek, zoals een stage op een werkplek, die ik voor ogen heb.”
We hebben nood aan hoogopgeleide bachelorverpleegkundigen die naast de artsen de zorgnoden voldoende kunnen identificeren. Verwijzen naar geen diploma en vrachtwagenchauffeurs schrikt ASO en TSO studenten eerder af om voor verpleegkunde te kiezen dan aan te trekken. Begrijpt u deze stelling? Moet er niet eerder werk gemaakt worden van het meer positief belichten van andere profielen die hoognodig zijn binnen de zorgsector zoals verzorgenden, logistiek medewerkers, poesthulp, …?
“Er zijn meer handen nodig in de zorg. Het is belangrijk dat we uitleggen aan toekomstige studenten wat de positieve impact is van werken in de zorgsector. Ook wie vandaag werkzoekend of inactief is moeten we beter begeleiden naar werk, bijvoorbeeld in de zorgsector na het volgen van extra opleidingen. Ook aan zij-instromers moeten we denken: wie in andere sectoren aan de slag is en op zoek is naar een nieuwe uitdaging moeten we kunnen overtuigen om te kiezen voor een job in de zorgsector. De zorgsector heeft nood aan verschillende profielen, zowel lager opgeleiden als hoger opgeleiden. Net daarom heeft deze Vlaamse Regering de leerladder in de zorg herwerkt. Voor elk profiel is er nu een geschikte toegangspoort tot de sector.”
Zes op tien nieuwkomers zijn van binnen de EU. Zitten daar geen kansen om verpleegkundigen uit andere EU-landen op te leiden voor een job in de Vlaamse zorgsector?
“Nieuwkomers van binnen de EU zijn niet verplicht in te burgeren. Europese regelgeving verhindert dat. Wel kunnen zij het inburgeringstraject vrijwillig volgen, wij moedigen dit ook aan. Zo’n 44 procent van de verplichte inburgeraars is hoogopgeleid, dat wil zeggen minstens een bachelor diploma. Door deze mensen niet op hun niveau in te schakelen verliezen we waardevolle werkkrachten. Een van de andere aspecten binnen het plan om nieuwkomers duurzaam aan te slag te krijgen is zorgen dat diploma-erkenning deel wordt van het inburgeringstraject. Zo kan een arts uit Irak door het volgen van bepaalde cursussen eventueel aan de slag als bachelorverpleegkundige bij ons of begeleid worden om verder te studeren om hier als arts aan de slag te kunnen.”
U wil de nieuwkomers van binnen de EU verplichten om maatschappelijke oriëntatie en Nederlands tot niveau B1- te volgen. Maar als ze begeleid worden richting een zorgjob, dan is een kennis van ons zorgsysteem toch ook onontbeerlijk? Hoe kijkt u hier tegenaan?
“Nieuwkomers van buiten de EU moeten vandaag de cursus maatschappelijke oriëntatie volgen, Nederlands leren, zoeken naar werk en 40 uur optrekken met een buddy. Nieuwkomers van binnen de EU zijn hiertoe niet verplicht door Europese regelgeving, maar stimuleren we wel om het inburgeringstraject te volgen.
Wanneer nieuwkomers een opleiding volgen op de werkvloer leren ze automatisch Nederlands en specifieke vakterminologie die erbij komt kijken. Daarnaast leren ze binnen hun opleiding het zorgsysteem kennen. Die kennis is inderdaad ook belangrijk, maar je leert dat soms makkelijker door ook in de praktijk te staan, in plaats van enkel zuiver theoretisch. We moeten nieuwkomers goed begeleiden zodat ze duurzaam aan de slag kunnen, maar ook zodat ze hun maximale potentieel kunnen bereiken.”
Is het B1-niveau wel voldoende om in de zorg tewerkgesteld te staan binnen de verpleegkundige functies? Vanuit het werkveld en vanuit NETWERK VERPLEEGKUNDE worden hier veel vragen over gesteld. Wanneer de artsen vragen om dringend werk te maken van de taalvereisten voor de artsen, waarom zou dit dan anders zijn voor verpleegkundigen?
“In mijn voorbeeld gaat het over zorgkundigen. Daarnaast is een goede kennis van het Nederlands inderdaad belangrijk. Daarom is het goed dat we kortgeschoolde nieuwkomers begeleiden naar een opleiding op de werkvloer. Op deze manier komen ze in aanraking met de sector en leren ze al doende Nederlands. Daarnaast voorzien wij ook buddytraject van 40 uur dat nieuwkomers een netwerk geeft in Vlaanderen, maar hen ook in staat stelt extra Nederlands te oefenen.”
Binnen België is het cijfer arbeidsongeschikten ook zeer hoog, zowel binnen als buiten de zorg. Jaarlijks tellen de ziekenfondsen meer dan 450.000 dossiers en daarbovenop nog 480.000 mensen die langdurig arbeidsongeschikt zijn. Zijn er plannen om hen te oriënteren naar een job in de zorg zodat zij ondersteunend kunnen zijn voor de verpleegkundigen in het werkveld?
“De activering van langdurig zieken is een federale bevoegdheid waar men op inzet. Maar ik steun het voorstel zeker om personen die zijn uitgevallen terug te begeleiden naar de werkvloer. In Vlaanderen zijn wij bevoegd om werkzoekenden en inactieven te begeleiden naar een job. 660.000 Vlamingen zijn vandaag inactief. Om hen te motiveren aan de slag te gaan heeft mijn partij dit jaar bijvoorbeeld de jobbonus op tafel gelegd. Wie werkt aan een brutoloon van minder dan 2.900 euro krijgt tot 600 euro netto jaarlijks als bonus. We verhogen die bonus nu tot 700 euro. Op die manier willen we zorgen dat wie werkt eerlijk verdient. Het verschil tussen werken en niet werken moet verhogen.”
Volgens de KCE-studie zijn verpleegkundigen 40 procent van hun tijd bezig met niet-verpleegkundige taken. Wanneer de niet-werkende bevolking zou worden tewerkgesteld in de ondersteuning binnen deze niet-verpleegkundige taken, dan staan we een hele eind verder en pakken we de zeer hoge werkdruk – en tegelijk een van de factoren voor de grote uitstroom – van verpleegkundigen aan. Hoe kijkt u hiernaar?
“We hebben nood aan taakuitzuivering en taakdifferentiatie in de zorgsector. Verpleegkundigen zouden zich niet bezig moeten houden met zorgkundige taken en zorgkundigen zouden zich niet bezig moeten houden met taken die logistieke medewerkers en assistenten kunnen doen. Als we daarin slagen, kunnen we al veel meer doen om de werkdruk naar beneden te krijgen voor de zorgberoepen, en zo de uitstroom indammen en de jobs aantrekkelijker maken voor nieuwe instromers. Onlangs lanceerde ik dit voorstel ook voor de kinderopvang: zet daar logistieke medewerkers in zodat de kinderbegeleiders zich met de kinderen kunnen bezig houden in plaats van eten maken of de was doen.”
Psychiatrische kwetsbaarheid bij bewoners in woonzorgcentra
Steeds meer mensen in woonzorgcentra kampen met psychische problemen. Wie tijdens zijn leven ooit een psychiatrische aandoening had, zoals een psychose of een ernstige depressie, heeft bovendien een grote kans op herval bij een verhuis naar een woonzorgcentrum. Het onderzoeksteam van project Odette ging daarom na hoeveel bewoners in woonzorgcentra een psychiatrische diagnose en bijgevolg een verhoogde kwetsbaarheid hebben, wat hun zorgnoden zijn en wat nodig is voor zorgverleners om op een zo goed en veilig mogelijke manier hierin te voorzien.
“Het aantal bewoners met een psychiatrische en/of neurocognitieve stoornis in woonzorgcentra neemt toe. Dat is deels te wijten aan de vergrijzing van de bevolking en deels aan de afbouw en heroriëntering van de bedden in de geestelijke gezondheidszorg. Dit brengt voor de zorgverleners heel wat uitdagingen met zich mee. Denk aan omgaan met agitatie, agressie of middelengebruik”, licht Katrin Gillis van Odisee Hogeschool toe. Als verpleegkundige is ze gespecialiseerd in neurologische zorg en als onderzoeker richt ze zich op de kwaliteit van leven van ouderen in residentiële omgevingen. Samen met Hilde Lahaye en Marianne De Witte begeleidt ze teams in woonzorgcentra en (psychiatrische) ziekenhuizen bij de implementatie van behoeftengebaseerde zorg bij ouderen. Daarnaast leggen ze zich toe op praktijkgericht onderzoek, brachten ze het profiel van bewoners in woonzorgcentra met een psychiatrische kwetsbaarheid en de impact ervan op hun zorgbehoeften in kaart en reiken ze mogelijkheden aan voor zorgverleners om met deze doelgroep om te gaan (zie kader).
Hoe groot is het probleem?
In een eerste fase voerde het projectteam een dataonderzoek uit tussen januari en september 2022 in 24 woonzorgcentra verspreid over Vlaanderen. De classificatie van psychiatrische en neurocognitieve stoornissen gebeurde op basis van de DSM-V. Bij de helft van alle bewoners stond minstens één psychiatrische of neurocognitieve diagnose in hun dossier beschreven. Van hen namen 1.155 personen deel aan het onderzoek. “Van alle bewoners met een psychiatrische stoornis is één op drie een man. De gemiddelde leeftijd van bewoners met een psychiatrische stoornis is lager dan die van bewoners met een neurocognitieve stoornis en ze verblijven gemiddeld ook langer in het woonzorgcentrum”, duidt Katrin. “Heel wat bewoners in woonzorgcentra kampen hierdoor met veranderend gedrag, met alcohol- en drugsmisbruik en/of hebben last van depressie, wanen, hallucinaties of angsten. De zorgzwaarte van deze bewoners valt niet te onderschatten. Dat is een bijzonder complexe zorgcontext voor de medewerkers.”
Verhuis is kantelpunt
De verhuis naar een woonzorgcentrum is voor mensen met een psychiatrische kwetsbaarheid vaak een kantelpunt, met een mogelijke terugval tot gevolg. De vraag rijst of deze personen wel thuishoren in een woonzorgcentrum, en indien wel, wat nodig is om in hun behoeften te voorzien. Katrin: “Voor ons is het antwoord hierop zeker ja. Al moeten we de veiligheid binnen de zorginstelling bewaren en de grenzen van zorgverleners en medebewoners bewaken. Het is niet haalbaar om elke zorgverlener in een woonzorgcentrum op te leiden in alle aspecten van de geestelijke gezondheidszorg. Daarom streven we er vanuit Odette naar om teams handige tools aan te reiken waardoor ze wel met dergelijke situaties kunnen omgaan.”
Expertise, verbinding en emotie
Een van de zaken die de onderzoekers vaststelden is dat het voor zorgverleners soms moeilijk is om de perceptie over een specifieke bewoner om te keren eens die bepaald gedrag vertoonde. “Het risico hierbij is dat iemand zo in isolement belandt. Tegelijk moet een afdelingsverantwoordelijke oog hebben voor de gevoeligheden binnen het team. Vanuit Odette werken we daarom op verschillende niveaus om de competentie bij zorgverleners en de draagkracht van een team te verhogen”, vult Katrin aan. Het eerste niveau is het aanbieden van opleiding, literatuur en inter- en supervisie door experten. “Op onze website zetten we een up-to-date kennisbank op, waar teamverantwoordelijken informatie vinden die past binnen hun eigen context. Dit vullen we aan met digitale tools, zoals podcasts, virtual reality en webinars. Zo is in Spotify een afspeellijst samengesteld met relevante podcasts over geestelijke gezondheid.”
Daarnaast zet Odette in op verbinding. Dat omvat deelname aan congressen, een dag meelopen in een bepaalde zorginstelling, ervaringsdeskundigen uitnodigen en de banden aanhalen met andere instellingen. Dat helpt om sterke regionale netwerken uit te bouwen tussen woonzorgcentra en psychiatrische instellingen en ziekenhuizen. “Tot slot willen we ruimte geven aan het emotionele aspect. Door kunst, theater en escaperooms in te zetten in teams, worden emoties bespreekbaar en wordt de groepsband sterker.”
Pilootproject 2024
Door een divers aanbod aan tools en opleidingen wil Odette de drempel verlagen voor verantwoordelijken binnen woonzorgcentra om er zelf mee aan de slag te gaan. Van oktober 2023 tot mei 2024 loopt een pilootproject hierrond in de regio’s Waasland en Kortrijk. De resultaten ervan worden midden volgend jaar verwacht. Katrin besluit: “Het gaat er ons om dat een zorgverlener door het gedrag van iemand durft te kijken en tracht te achterhalen wat de beweegredenen zijn. Zonder vooroordeel en vanuit de missie om een echte thuis te creëren voor elke bewoner.”
Het onderzoeksproject Odette wil een antwoord bieden op volgende vragen:
- Wat is de prevalentie van bewoners in woonzorgcentra met een diagnose van één of meerdere psychiatrische stoornissen en wat zijn hun behoeften?
- Hoe kunnen zorgverleners in woonzorgcentra zich professionaliseren en ondersteund worden in het omgaan met (toekomstige) bewoners met een psychiatrische kwetsbaarheid?
- Wat is het effect van een proof of concept waarbij zorgverleners opgeleid en ondersteund worden in het omgaan met bewoners met een psychiatrische kwetsbaarheid?
Voor meer info, mail naar info@projectodette.be of neem een kijkje op projectodette.be.
De rol van de hogescholen als partner in levenslang leren
Hogescholen bieden bacheloropleidingen aan en zijn zo verantwoordelijk voor de instroom van nieuwe verpleegkundigen in het werkveld. Toch heeft de hogeschool nog andere functies die decretaal bepaald zijn. De drie opdrachten van de hogescholen zijn onderwijs, onderzoek en dienstverlening. Het is vanuit deze dienstverleningsopdracht dat hogescholen een partner kunnen zijn in het levenslang leren van verpleegkundigen. De Karel de Grote Hogeschool richtte in dat kader de KdG Academy op voor alle producten rond levenslang leren.
Het levenslang leren aanbod van hogescholen, postgraduaten, micro-credentials of navormingen richt zich voornamelijk op individuele cursisten. Zo kiest een verpleegkundige die zich verder wil bekwamen uit een ruim aanbod aan vervolgopleidingen, grote en kleine pakketten. “Vaak geven cursisten en organisaties aan dat de inhoud van deze pakketten niet aansluit bij hun effectieve leernoden en dat de prijs van deze vormingen aan de hoge kant is”, zegt business developer en klantrelatiebeheerder van de onderwijsgroep Welzijn en Gezondheidszorg Sven De Smet. “Sinds de invoering van de vierjarige bacheloropleiding is de prijs om verder te studeren en te specialiseren toegenomen in vergelijking met de vroegere bachelor-na-bacheloropleidingen. Wanneer je je als verpleegkundige wil specialiseren moet je zelf of je werkgever diep in de buidel tasten. De vraag stelt zich dan ook of dit model duurzaam is naar de toekomst toe.”
Expertise combineren
De Karel de Grote Hogeschool pakt daarom anders aan. “Als hogeschool beschikken we over een dubbele expertise die we willen inzetten voor de zorgorganisaties”, licht Sven toe. “Enerzijds zijn we inhoudelijk bekwaam om verpleegkundigen op te leiden en zetten we sterk in op het evidencebased werken in onze basisopleidingen. Die kennis uit onze bacheloropleiding kunnen we ook delen met het werkveld. Daar zit net onze meerwaarde. Als hogeschool beschikken we ook over een onderwijsexpertise. Door dit te combineren creëren we dus een toegevoegde waarde voor de instellingen.”
Concreet maakt de klantrelatiebeheerder samen met de organisatie de leernoden binnen de organisatie helder. Dat is vaak niet eenvoudig. Eens deze leernood bepaald is, wordt gekeken naar wat de hogeschool kan bieden als antwoord op deze leernood. Vaak groeit hier een echte samenwerking uit. Zowel de opleiding als de organisatie voorzien de nodige expertise. Dat komt samen in een zinvol en op maat uitgewerkt vormingspakket. Daarbij wordt rekening gehouden met de juiste lesmethodieken, werkvormen en met de borging van de opgedane kennis. “We weten dat de tijd dat alle vormingen moesten doorgaan op de hogeschool definitief tot het verleden behoort”, vult Sven aan. “Hoewel het voor sommige lessen net wel een meerwaarde kan zijn om naar een veilige leeromgeving zoals het skillslab te komen. Ook dit nemen we mee in ons plan van aanpak.”
Voor elk leerdomein
Sven werkt als klantrelatiebeheerder vanuit de onderwijsgroep Welzijn en Gezondheidszorg, maar staat in nauwe verbinding met de collega’s uit de andere onderwijsgroepen. “Zo proberen we echt de referentie voor levenslang leren te zijn voor onze partners”, zegt Sven nog. “Als een zorgorganisatie tijdens een verkennend gesprek aangeeft dat ze ook een vorming willen voor de logistieke medewerkers, kunnen we snel schakelen naar de expertise van de opleiding Logistiek Management. We zijn ervan overtuigd dat de krachten bundelen en echt samenwerken de juiste stappen zijn om levenslang leren binnen onze zorgberoepen waar te maken.”

Thuiszorgorganisaties leiden bekwame helpers op
De stijging van de zorgvraag en de schaarste aan medewerkers vragen om slimme investeringen in ons verpleegkundig- en zorgpersoneel. Dit geldt ook voor voorzieningen voor personen met een beperking.
In de voorzieningen voor personen met een beperking dragen thuisverpleegkundigen vaker bij in de totale zorg van de bewoners. Ook Altrio Thuisverpleging helpt mee in voorzieningen waar tekorten zijn, voornamelijk met zelfstandige verpleegkundigen en zorgkundigen.
De inzet van externe verpleegkundigen en zorgkundigen draagt bij tot een ondersteuning van het personeel binnen de zorginstelling. Zo kunnen verpleegkundigen, orthopedagogen en begeleiders zich focussen op hun kerntaken binnen het dagelijkse leven van de bewoners.
Oplossing voor gebrek aan medische diensten
In vele eerder kleine voorzieningen is geen medische dienst aanwezig. Het is moeilijk om een medische opvolging te organiseren, ook al zijn hiervoor richtlijnen opgesteld. Een wettelijk kader omtrent de taakdifferentiatie en -delegatie zal ertoe bijdragen dat de externe thuisverpleegkundige als coördinator van de zorg kan optreden. “Deze thuisverpleegkundigen zullen de connectie tussen de zorgvragers, de huisartsen en de specialisten bevorderen. Zo slagen externe diensten voor thuisverpleging er hier ook in een efficiënte en kwaliteitsvolle zorg aan alle zorgvragers te bieden”, benadrukt Birgit Van Wabeke, coördinator voorzieningenzorg bij Altrio Thuisverpleging.
Opleiding bekwame helper door thuisverpleegkundigen
Het wetsontwerp bekwame helper zal na publicatie een wettelijk kader bieden zodat de bekwame helper een aantal verpleegkundige handelingen mag uitvoeren, die aangeleerd en gecoördineerd worden door een verpleegkundige.
Diensten voor thuisverpleging kunnen de opleidingen in samenwerking met de voorzieningen en hogescholen inrichten. Het voordeel? De thuisverpleegkundige die dagelijks aanwezig is en al een vertrouwensband heeft met de zorgvrager, geeft dan zowel de zorgen als de opleiding. Dat is voor alle betrokkenen veel comfortabeler. De voorziening of overkoepelende organisatie kan het theoretische gedeelte opstellen. Deze opleiding wordt samengesteld op maat van de zorgvragers, medewerkers en hun werking. De thuisverpleegkundige kan dan het praktische gedeelte uitvoeren.
Praktijkvoorbeeld
In Vlaams-Brabant heeft zo tRede een opleidingsplan uitgewerkt voor al haar voorzieningen. Voor Huis In De Stad in Tienen werkt tRede hiervoor samen met Altrio Thuisverpleging om hun medewerkers op te leiden tot bekwame helpers. In een eerste fase werd een theoretisch pakket opgesteld door tRede en de verschillende voorzieningen. Het praktische gedeelte, namelijk de stage, werd steeds gegeven door de verpleegkundige die daar werkt. Dit gebeurde zowel tijdens de verzorgmomenten zelf als tijdens apart ingelaste momenten. Dat een vertrouwde persoon de lessen en stage op zich neemt, is een meerwaarde voor de voorzieningen en voor de zorgvrager.
Dit artikel kwam tot stand in samenwerking met Altrio Thuisverpleging.
Functieprofiel begeleidingsverpleegkundige
Sinds 2000 kan elk ziekenhuis een voltijdse begeleidingsverpleegkundige tewerkstellen. Deze vormt de brug tussen nieuwe medewerkers en de organisatie, tussen starter en team, tussen opleidingsinstelling en ziekenhuis. De werkgroep Begeleidingsverpleegkundigen van NETWERK VERPLEEGKUNDE actualiseerde het functieprofiel van deze rol. Een essentiële stap om de perceptie over verpleegkunde en de identiteit van verpleegkundigen te moderniseren en af te stemmen op de toekomst waarin kwaliteitsvolle, complexe zorg mogelijk wordt gemaakt.
Op 1 maart 2000 werd door ministers Frank Vandenbroucke en Magda Aelvoet de functie van begeleidingsverpleegkundige geïntroduceerd. Diverse redenen lagen aan de basis van deze beslissing: een te hoge werkdruk, onvoldoende tijd voor de begeleiding van nieuwkomers, te snel een hoog rendement en te grote verantwoordelijkheid moeten behalen, de complexiteit van het werkveld, grote personeelstekorten, … Al deze aspecten leidden toen tot een sterke uitstroom kort nadat verpleegkundigen in de sector aan de slag gingen. De begeleidingsverpleegkundige moest hierop een deel van de antwoorden bieden met een structurele, constructieve begeleiding en ondersteuning voor nieuwe medewerkers en studenten.
Zeven jaar na het invoeren van deze functie, stuurde de werkgroep Begeleidingsverpleegkundigen van NETWERK VERPLEEGKUNDE de omschrijving van het profiel een eerste keer bij. Het doel van deze functie werd toen als volgt omschreven: ‘Binnen de visie van het ziekenhuis en gekaderd binnen de regelgeving en normen van de wetgeving zorgen voor de introductie (onthaal en inscholing) van de nieuwe medewerker en de studenten zodat zij op een deskundige manier hun functie of stage kunnen invullen.’
De werkgroep Begeleidingsverpleegkundigen volgt sinds de invoering van dit profiel de wetgeving over de uitoefening van het verpleegkundig beroep op de voet en de bijhorende hervorming in de opleiding, in afstemming met de veranderende noden op de arbeidsmarkt. Vanuit dit perspectief wordt het functieprofiel van de begeleidingsverpleegkundige up-to-date gehouden. Dit resulteerde in de voorstelling van een nieuw functieprofiel dat voldoet aan de actuele situatie in het veld.
Kritische bedenkingen
Anno 2023 houden de schaarste op de arbeidsmarkt en een dalende trend in aantal studenten verpleegkunde aan. Net daarom is een vlotte introductie en retentie van verpleegkundigen na de opstart zo belangrijk voor de begeleidingsverpleegkundige. In de eerste plaats richten ze zich naar de verpleegkundige en vroedkundige bachelor in een ziekenhuiscontext. Toch wordt nauwkeurig gekeken naar de hervormingen in de opleidingen en naar de introductie van nieuwe profielen op de werkvloer om differentiatie en taakuitzuivering mogelijk te maken. Zo kan het profiel indien nodig meegroeien.
Het profiel evolueerde van een eerder operationele rol naar een staffunctie. In IFIC werd de functie 6073 ingeschaald op 14. Wanneer we naar de actuele jobinhoud kijken, hoort de begeleidingsverpleegkundige ingeschaald te zijn op 16. Daarnaast moeten ook vragen gesteld worden bij de termijn van het mandaat van de begeleidingsverpleegkundige. Om beleidsmatig grondig en vernieuwend te werken zijn enerzijds vaak langere termijnen nodig dan de nu voorziene vijf jaar. Toch moet in het belang van professionaliteit en persoonlijk welzijn dit mandaat regelmatig kritisch geëvalueerd worden. Zo blijven de medewerkers geëngageerd en alert in een veranderende ziekenhuiscontext.
Ten slotte wijst de werkgroep ook op dezelfde noden in de ouderen- en gehandicaptenzorg. Ook daar zou het kwaliteitsvol begeleiden van studenten en introduceren van nieuwe collega’s op een gestructureerde en goed ondersteunde manier de zorg een kwaliteitslabel kunnen bieden en de aantrekkelijkheid van werken met ouderen en gehandicapten verhogen.
Begeleidingsverpleegkundige 2023
Hieronder vind je een verkorte weergave van de actuele functiebeschrijving van de begeleidingsverpleegkundige. Ze is ontstaan vanuit de basis zoals opgesteld in 2000 en herschreven vanuit de talrijke gesprekken met begeleidingsverpleegkundigen in Vlaanderen. Het nieuwe document inventariseert de grote gemeenschappelijke noemer vanuit de functiebeschrijvingen in heel wat Vlaamse ziekenhuizen.
Resultaatsgebied 1: Begeleiding van de nieuwe verpleegkundige/vroedkundige: net afgestudeerd, herintreder of mutatie
- Introductie van de nieuwe medewerker:
- Onthaal
- Inscholing:
- organisatie, participatie en ondersteuning van de inscholing in het verpleegkundig departement, in samenwerking met dienst vorming/training/opleiding (VTO)
- evaluatie, optimalisatie en actualisatie van het inscholingsprogramma
- kwaliteitszorg van het introductiebeleid
- Begeleiding van de nieuwe medewerker in het verpleegkundig departement
Resultaatsgebied 2: Begeleiding van de studenten verpleegkunde en vroedkunde
- Ondersteuning van het stagebeleid ten aanzien van de onderwijsinstelling:
- Zet in op een transparante samenwerking tussen onderwijsinstelling en ziekenhuis m.b.t. de organisatie van de stage en de ondersteuning van de student tijdens de stage
- Volgt het stagebeleid op in samenspraak met de directie verpleegkunde, leidinggevenden en mentoren
- Ondersteuning van het stagebeleid ten aanzien van de student:
- Zet in op een vlotte integratie van de student tijdens de stage
- Bouwt een optimale mentorwerking uit
- Innovatie en promotie van het verpleegkundig beroep
Profiel en competenties
- Opleidingsniveau: bachelor/master in de verpleegkunde
- Budget: één voltijds equivalent per ziekenhuis (bij voorkeur te verdelen over 2 deeltijdse mandaten in functie van de continuïteit)
- Competenties:
- Kennis
- Leidinggeven
- Contact- en relatievaardig
- Vaardig in coachen
- Sterk in plannen en organiseren
- Communiceren
- Probleemoplossing
Inhouse opleiding tot hoofdverpleegkundige in de thuisverpleging
Wil je als hoofdverpleegkundige aan de slag bij het Wit-Gele Kruis West-Vlaanderen, dan doorloop je als deel van een talentpool een interne opleiding. Het doorgroeitraject bereidt verpleegkundigen voor op de verschillende petten die ze zullen opzetten en laat hen alvast proeven van de job. Hoofdverpleegkundigen Jeroen Dusoir en Lana Magerman slaagden met vlag en wimpel en praten ons bij over deze intense inhouse opleiding.
Jeroen: “Ik heb de opleiding afgerond in juli. Lana is intussen al anderhalf jaar aan het werk als hoofdverpleegkundige. Vandaag combineren we taken als leidinggevende en coach, doorverwijzer, docent en ambassadeur. We overzien de dienstlijsten van de verpleegkundigen en zorgkundigen op de baan. Wie rijdt waar? En is dat allemaal logisch? Zijn er problemen die we moeten aanpakken, zoals wegenwerken waardoor een dienstlijst aangepast moet worden?” Lana beaamt: “Als hoofdverpleegkundige zijn er veel overlegmomenten. We organiseren de maandelijkse patiëntenbesprekingen, zitten samen met andere hoofdverpleegkundigen en bekijken waar we elkaar kunnen helpen. Ook externe besprekingen horen erbij, met gezinshulp, artsen en de ziekenhuizen bijvoorbeeld.”
Intern doorgroeien
Iedere verpleegkundige binnen het Wit-Gele Kruis komt in aanmerking voor de opleiding. “Het Wit-Gele Kruis kijkt niet enkel naar je diploma, maar ook naar hoe je werkt”, zegt Lana. “Als ze zien dat je gemotiveerd bent om hoofdverpleegkundige te worden, doorloop je een assessment. Daarin behandel je een aantal casussen en beoordelen ze je competenties. Ben je klaar om aan de opleiding te beginnen? Of laten we je nog wat meer ervaring opdoen?” Solliciteer je extern als hoofdverpleegkundige, dan volg je een apart traject waarin je enkele maanden op de baan gaat om een duidelijk zicht te krijgen op wat thuisverpleging is en ook de computersystemen in de vingers krijgt.
Talentpool
De volledige opleiding gebeurt intern en duurt negen maanden. “Je bent deel van een kleine pool van een viertal verpleegkundigen”, legt Jeroen uit. “Er zijn fysieke opleidingsmomenten over specifieke thema’s. Naast de opleidingen zijn er ook individuele en groepscoachings. Die worden allemaal georganiseerd op een plek in de provincie die voor de studenten en lesgevers centraal is. De lesgevers zijn zelf hoofdverpleegkundigen of regiomanagers die expert zijn in hun vakgebied.”
Het traject start met theoretische lessen die in een tijdspanne van vier maanden live plaatsvinden. De onderwerpen gaan van het computersysteem tot het opvolgen van financiële indicatoren. Dat laatste leer je ook doen voor je eigen equipe. “Het is interessant om daar eens bij stil te staan en samen met je verpleegkundigen in die cijfers te duiken. Zo krijgen zij ook zicht op de analyse. Daarnaast leer je door de taken binnen dit traject zaken voordragen en voor groepen spreken. Je stimuleert ook de collega-hoofdverpleegkundigen om bij bepaalde zaken en indicatoren stil te staan”, aldus Lana.
Leren en ventileren
Voor Jeroen zat de meerwaarde van het traject dan weer in de groepscoachings. “Je zit samen met je collega’s uit de opleiding en kan in een veilige omgeving delen waar je mee zit. Het is een moment om zowel te ventileren als om oplossingen en tools te zoeken voor je specifieke situatie. Daarnaast zijn er ook individuele coachings en krijg je een meter of peter toegewezen uit een andere afdeling. Een ervaren hoofdverpleegkundige die je veel tips kan geven, om mee te nemen naar je eigen afdeling.”
Als je alle lessen, opdrachten en coachings doorlopen hebt, volgt nog een jurygesprek waarbij je een opdracht rond je equipe voorstelt. Daarna ben je klaar om als hoofdverpleegkundige aan het werk te gaan. Al heb je intussen heel wat praktijkervaring. “Tijdens het traject werden mijn organisatie-uren stelselmatig opgevoerd. Ik kreeg eerst acht uur per week voor het traject. Dat groeide tot twaalf, zestien en uiteindelijk twintig uur. Je bent deels op de baan en leert deels ook het systeem en de medewerkers al kennen”, vertelt Jeroen. Lana voegt toe: “Tijdens mijn opleiding werkte ik als verpleegkundige en liep ik ook al mee met de hoofdverpleegkundige. Je krijgt ruimte in je agenda om de zaken die je bijleert meteen toe te passen. Zo draag je tijdens het traject al bij in je afdeling.”
Een sterk wetenschappelijk netwerk: waarom de JBI-richtlijnen zo belangrijk zijn
Op dit moment zitten de onderhandelingen voor de aankoop van de JBI-databank (Joanna Briggs Institute) op kruissnelheid. Dit bevat wetenschappelijke richtlijnen die verpleegkundigen helpen in hun dagelijkse handelingen. Zo stijgt niet alleen de kwaliteit van de zorg, maar ook de kennis van iedere verpleegkundige. Deze realisatie startte in 2016 met een federaal EBP (Evidence Based Practice) masterplan en kwam pas de laatste twee jaar in een stroomversnelling. Dat vroeg een enorme inzet van een heel team. Jef Adriaenssens, Health Service Researcher aan het Federaal Kenniscentrum voor de Gezondheidszorg (KCE), legt ons stap per stap uit wat het belang van deze EBP-richtlijnen is.
Eigenlijk moeten we zo’n dertien jaar terug in de tijd keren. Toen legden enkele artsen de EBP-principes vast en lanceerden een databank binnen de KU Leuven. De synchronisatie van de verschillende initiatieven in België verliep op dat moment niet optimaal en ook de financiering was nogal onduidelijk. Ook het feit dat deze richtlijnen er enkel voor huisartsen waren, kon beter. De eerste aanzet naar EBP-richtlijnen voor verpleegkundigen werd zo gegeven.
En dat was vooral een verdienste van de verpleegkundigen zelf. Ze trokken met het NVKVV en het Platform voor Wetenschap en Praktijk, en met de steun van de AUVB en andere beroepsgroepen, het hele proces op gang. “Toenmalig minister van Volksgezondheid Maggie De Block maakte in 2016 middelen vrij en creëerde met het Federale EBP-Netwerk sturing voor het aankopen en voor het centraliseren van richtlijnen voor zorgberoepen”, vertelt Jef Adriaenssens. “Het ging toen om de tien erkende beroepsgroepen uit de eerstelijnszorg: verpleegkundigen, podologen, diëtisten, artsen, apothekers, vroedvrouwen, kinesitherapeuten, ergotherapeuten, logopedisten en tandartsen. Let op, voor verpleegkundigen bestonden op dat moment al enkele richtlijnen van CIPIQ-S, maar verder niets.”
Netwerkmodel
Het initiatief werd warm onthaald. Enige probleem: er was onvoldoende content voorhanden voor de niet-huisartsen. Prioriteiten stellen was de boodschap. Eerst en vooral was er nood aan de installatie van een nieuw EBP-plan. Het werd een netwerkmodel op basis van zes rollen (zie schema), te beginnen met de prioritisatie. “Waar is er nood aan? Beroepsgroepen mogen jaarlijks projectvoorstellen indienen die toepasbaar zijn in het werkveld. Deze worden grondig bekeken en als de vraag gerechtvaardigd en onderbouwd is, kunnen ze mogelijk gefinancierd worden en schuiven ze door naar de volgende fase: de ontwikkeling”, legt Jef uit. “In die fase wordt een EBP-richtlijn of -product effectief ontwikkeld. Dat doe je niet zomaar en vraagt zeer veel expertise in methodologische processen. Staat die richtlijn op punt, dan kijken we of die ook goed gemaakt is. Dit noemen we de validatie en dit gebeurt door CEBAM (Belgisch Centrum voor Evidence-Based Medicine, nvdr.). De disseminatie of verspreiding verloopt dan weer via Ebpracticenet, een gratis portaal voor de zorg dat de richtlijnen, na vertaling en eventuele contextualisatie, online ter beschikking stelt. Daarna komen we in de implementatiefase, die ook door Ebpracticenet gebeurt, want de richtlijnen moeten ook effectief gebruikt worden. Dit vraagt een zekere sensibilisatie en vaak ook een gedragswijziging. Tot slot is er de evaluatie waarin we gaan kijken of die richtlijn gebruikt wordt en of ze effect heeft.”

Zoeken naar inhoud
Dat de zoektocht naar richtlijnen voor tien zorgberoepen een titanenwerk is, wordt stilaan duidelijk. Er is een sterk netwerk nodig met mensen en organisaties die nauw samenwerken en de materie door en door beheersen. En dan is het probleem van de content nog niet opgelost. “Je hebt kritische massa nodig als je zo’n databank wil aanleggen. Van 2011 tot 2013 hebben we daar werk van gemaakt”, licht Jef toe. “Voor huisartsen kochten we uiteindelijk een Finse databank aan met zo’n duizend richtlijnen. Die pasten we al aan naar de Belgische gezondheidszorg. In 2015 volgde dan een grondige studie van een zestal buitenlandse multidisciplinaire databanken. Die van het Joanna Briggs Institute (JBI) van de University of Adelaide in Australië stak er met haar meer dan 4.000 EBP-bronnen met kop en schouders bovenuit.”
De JBI-databank verzamelt richtlijnen van meer dan tachtig wetenschappelijke centra wereldwijd, te vergelijken met de Cochrane Collaboration. Jef trok als toenmalig adjunct-directeur van het BICEP (Belgian Interuniversity Collaboration for Evidence-based Practice) naar Australië om de onderhandelingen voor te bereiden. Zo’n databank aankopen doe je namelijk niet in een-twee-drie. Ze moet grondig bestudeerd worden en ook de financiële middelen voor de aankoop, vertaling, contextualisatie en updates moeten volgen. “De onderhandelingen verlopen vlot en ik vertel dan ook graag met enige trots dat de JBI-databank momenteel in de laatste fase van de certificatie bij CEBAM zit”, zegt Jef. “Tegen het einde van 2021 is de databank in België mogelijk al operationeel.”
Driehoeksverhouding
Wat vind je als verpleegkundige nu in die JBI databank op Ebpracticenet? Om te beginnen zijn er met 920 recommended practices, 3.668 evidence summaries en 16 best practice information sheets zo’n 4.588 richtlijnen, waarvan veel voor verpleegkundigen. Gaande van concreet advies voor de organisatie van zorg tot aanbevelingen voor het (niet-)ontsmetten voor een inspuiting. Dit alles is onderbouwd door recente wetenschappelijke studies. Die informatie is er overigens niet alleen voor zorgverleners. Ook de zorgvrager speelt een rol in dit verhaal. “De zorgvrager is één van de drie noodzakelijke pijlers om aan evidence-based practice te doen. Aan de ene kant heb je de zorgverstrekker, zijn expertise en klinische vaardigheden. Aan de andere kant staat de patiënt die actief deelneemt aan zijn zorg en behandeling. Beide worden ondersteund door aanbevelingen uit wetenschappelijke kennis”, legt Jef uit. “Omdat evidence-based richtlijnen voor een leek vaak moeilijk zijn om te interpreteren, moet ook steeds een patiëntenrichtlijn voorzien worden. Dat luik neemt Gezondheid en Wetenschap voor haar rekening.”
De JBI-richtlijnen vormen een grote hulp, voor verpleegkundigen en voor andere zorgberoepen. “Ook psychologen zouden graag aansluiten bij het EBP Netwerk, maar dit moet grondig bekeken worden”, zegt Jef nog. Hoe dan ook zijn deze richtlijnen er voor alle aspecten van de zorg: van de organisatie en evaluatie tot preventie, behandeling en nazorg. De richtlijnen stimuleren daarnaast ook het principe van levenslang leren. “Je leert praktische vaardigheden op school, maar teert niet je hele loopbaan op dat diploma. De JBI-databank helpt je om te gaan met nieuwe tools. Het is een medium voor verpleegkundigen dat ze van op de schoolbanken tot aan hun pensioen kunnen raadplegen.”
Effecten op de werkvloer
Stiekem droomt Jef al even over de volgende stap. “Het ideale scenario is dat je aan het bed van de zorgvrager staat en met één muisklik de nieuwste kennis en richtlijn te zien krijgt. Dokters werken in hun patiëntendossier al zo. Het heet clinical decision support en voor verpleegkundigen is het in volle ontwikkeling. Het effect ervan is niet min. Er gebeuren minder vergissingen want je hebt de laatste wetenschappelijke info bij de hand. Maar je verruimt ook je kennis en blijft niet hangen in traditionele behandelingen. Daarnaast behoud je ook steeds die kritische blik op de handelingen die je stelt. Evidence-based Practice is niet zoals een kookboek waarin je de stappen volgt. Elke zorgvrager is anders en de situatie verschilt keer op keer.”
In het masterplan werd al snel duidelijk dat de vrijgemaakte financiële middelen voor de aankoop ook gekoppeld zouden moeten worden aan een serieuze tijdsinvestering want ook het up-to-date houden ervan vraagt het nodige werk en aandacht. Zal dit dan effect hebben op het beroep van verpleegkundigen? “Zeker”, zegt Jef overtuigd. “Het zal ook de uitstroom verminderen. In de Verenigde Staten deden ze een onderzoek waaruit blijkt dat wanneer de positie en expertise van een verpleegkundige binnen de zorg gewaardeerd wordt, de uitstroom daalt en de instroom stijgt. Ze noemen dit het magnet hospital-principe. Met een stevige fundering aan kennis en de principes van evidence-based practice staat de verpleegkundige namelijk zelfzeker in zijn/haar expertise. Dit laat toe om op gelijke voet in discussie te gaan met andere zorgberoepen. Zo kunnen ze samen de zorgpuzzel van de zorgvrager leggen, met recente wetenschappelijke kennis als fundering. Als verpleegkundigen waren we bij elke stap van dit project nauw betrokken. We mogen terecht fier zijn dat we mee aan de basis staan van dit ingewikkelde verhaal.”
Bronnen:
Een globaal plan voor Evidence Based Practice in België.
K.B. 12 november 2017 – Koninklijk besluit houdende toekenning van een toelage aan EBMpracticenet VZW om het systematisch gebruik van Evidence Based Practice in de beroepsuitoefening van de erkende gezondheidszorg-beoefenaars te stimuleren voor een kwaliteitsvollere zorg gedurende de periode van 1 september 2017 tot en met 31 december 2017. B.S. 05.0I.2018
Project EBNursing, FOD Volksgezondheid, 2016
Een kompas richting een sterke eerste lijn
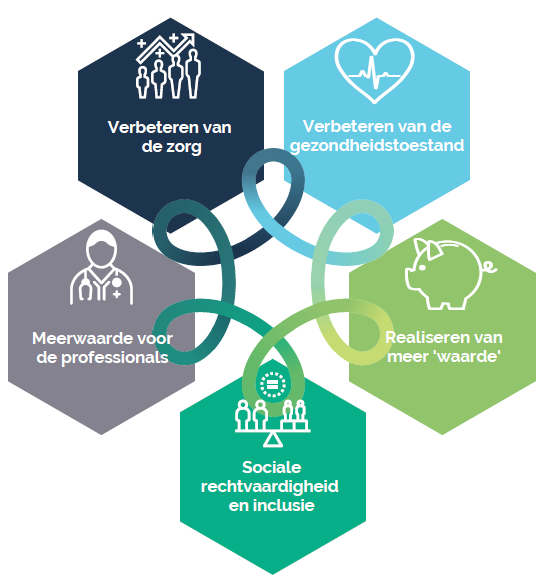
Het Vlaamse Instituut voor de Eerste Lijn, VIVEL, werd in januari 2019 opgericht ter ondersteuning en versterking van de eerste lijn en de zorgraden in de gezondheids- en welzijnssector. Om hun strategische – en beleidsbeslissingen vorm te geven ontwikkelden ze een kompas dat recent uitbreidde van vier naar vijf pijlers: de Quintuple Aim. Deze vijf pijlers hebben als doel een optimale zorg en welzijn van iedereen centraal te zetten. VIVEL zet dan ook volledig in op samenwerkingen en ondersteuningen binnen de eerstelijnszones in Vlaanderen en Brussel.
Al sinds de jaren 80 droomt de gezondheidssector van een instituut voor de eerste lijn, dat een intense en duurzame samenwerking zou bevorderen. Het was pas onder minister Jo Vandeurzen dat in 2019 het eerstelijnsdecreet werd goedgekeurd dat de basis vormde voor de oprichting van de zorgraden en de vzw VIVEL als centraal aanspreekpunt voor de eerste lijn. “VIVEL is een zeer jonge organisatie, maar ook de zorgraden zijn pas opgericht in juli 2020. COVID-19 bracht onze werking meteen in een stroomversnelling en toonde al snel aan hoe belangrijk een instituut voor de Eerste Lijn en de zorgraden zijn”, zegt dokter Caroline Verlinde, directeur van VIVEL. “De multidisciplinaire teams van de zorgraden lieten in volle coronacrisis zien dat ze flexibel konden inspelen en samenwerken om aan alle noden in de eerstelijnszone tegemoet te komen. Wij ondersteunden hen met vormingen, ons kennisplatform en activiteiten, uitgewerkt volgens wat de zorgraden nodig hadden. We merkten dat er samenwerkingen ontstonden die voordien onbestaande waren. Huisartsenkringen, lokale besturen, andere actoren, … Allemaal vonden ze elkaar: van sensibilisering, quarantaine coaching, contact- en bronopsporing tot de vaccinatie. In een complex zorglandschap is dat niet vanzelfsprekend, maar is het cruciaal om samen te werken en om elkaars sterktes aan te vullen. Ook daar helpt VIVEL, door gezondheid en welzijn te combineren. We verbinden de eerste lijn met vertegenwoordigers van personen met een zorg- en ondersteuningsnood, met mantelzorgers, expertisecentra, enzovoort.”
Eerstelijnszones? Zorgraden? In Vlaanderen en Brussel zijn er zestig eerstelijnszones, geografisch afgebakende gebieden. De zorgraden zijn het kloppende hart van de eerstelijnszones. Ze brengen kennis en kunde samen vanuit verschillende disciplines. Samen met alle zorgaanbieders in de zone moeten zij inspelen op de noden van de zorgvrager. VIVEL ondersteunt hen hierin. In de eerste plaats als netwerkorganisatie die samenwerken stimuleert. En daarnaast ook door het ter beschikking stellen van informatie en data. “We delen implementatietools, coachen, adviseren en organiseren vormingen om de eerstelijnszones te ondersteunen”, vertelt Caroline. “We bieden ook strategisch advies aan de Vlaamse en Brusselse overheid met als doel het beleid voor de eerstelijnszorg te optimaliseren.”

Sociale inclusie
VIVEL gaat doordacht te werk in het nemen van strategische – en beleidsbeslissingen voor gezondheid en welzijn. Het doel: efficiënt impact realiseren over alle doelgroepen heen. Hiervoor maakt VIVEL gebruik van de Quintuple Aim (zie schema), een kompas met vijf pijlers. Die vijfde pijler werd recent toegevoegd omdat sociale rechtvaardigheid en inclusie van groot belang is. “De Quintuple Aim is onze toetssteen voor beslissingen en strategieën”, legt Caroline uit. “De vier pijlers van de Quadruple Aim moeten namelijk ook werken voor de meest kwetsbaren in onze samenleving. Sociale inclusie is een belangrijk aspect. VIVEL wil namelijk iedereen van de bevolking bereiken vanuit het proportioneel universalisme: het hanteren van andere strategieën om met dezelfde acties hetzelfde effect te bekomen bij verschillende doelgroepen.”
Caroline geeft het voorbeeld van de vaccinatiestrategie. Wil je een vaccinatiegraad van meer dan 70 procent, dan moet je je populatie opdelen in doelgroepen. Je hebt jongeren, ouderen, mensen in instellingen, bedlegerige personen, maar ook twijfelaars, zeevaarders, mensen die geen digitale vaardigheden bezitten of die de taal niet helemaal machtig zijn. Je moet goed nadenken hoe je al deze mensen wil bereiken en daar heb je verschillende strategieën binnen gezondheid en welzijn voor nodig. De Quintuple Aim geeft dan de richting aan.
“Er zijn nog heel wat andere voorbeelden. In de gezondheidszorg denk ik aan de terugbetaling van ambulante raadplegingen van geconventioneerde klinisch psychologen. Zo versterken we de toegankelijkheid van de GGZ, ondersteunen we de eerste lijn en is er een betere doorverwijzing naar meer gespecialiseerde zorg. Om in te spelen op de toename van de psychosociale problemen tijdens de pandemie werd een uitbreiding van de terugbetaling voor eerstelijns psychologische zorg goedgekeurd. Dit kan stap voor stap de toegankelijkheid verbeteren en de sociale ongelijkheden in de geestelijke gezondheidszorg verminderen.”
Een gids voor een complexe sector
De Quintuple Aim kan op zowat alle zorgniveaus toegepast worden. Op marco- en microniveau: gaande van het beleid of een – bijvoorbeeld – verpleegkundige organisaties tot de zorgverlener en zorgvrager. “Die vijfde pijler illustreert net dat de zorg die je levert, ook als verpleegkundige, moet aangepast zijn aan de ontvanger. En elke ontvanger is anders. One size doesn’t fit all, een boodschap die verpleegkundigen zeker zullen beamen”, vertelt Caroline.
Met de Quintuple Aim de uitstroom in de zorg tegengaan? Volgens VIVEL kan dat zeker. Sterker nog: zorgaanbieders hun job met voldoening laten uitvoeren is een van de initiële pijlers van het kompas. Samen met het efficiënt en effectief organiseren van de ingezette middelen. Maar VIVEL gaat verder en werkt mee aan tal van projecten die tot een hogere werktevredenheid van alle zorgprofessionals leiden. Een mooi voorbeeld van zo’n project is De ZorgSamen. Dit biedt psychologische ondersteuning aan zorgverleners om hen voldoende veerkracht te geven. Het initiatief ontstond vanuit Zorgnet-Icuro en groeide uit tot een online platform voor de hele Vlaamse zorg- en welzijnssector.
Als zorgverlener alleen de problemen van je zorgvrager oplossen is haast onmogelijk. Net daarom is samenwerken zo waardevol. “De zorg is een complexe en versnipperde sector waar samenwerkingen niet altijd vanzelfsprekend zijn. Nochtans zijn er grote gezondheidswinsten te maken door een sterkere, interprofessionele samenwerking. Maar om samen te werken moet je elkaar eerst kennen en daar knelt het schoentje”, zegt Caroline nog. “Een gemeenschappelijk project helpt, maar de grote hefboom was COVID-19. Huisartsen, verpleegkundigen, apothekers, lokale besturen, welzijnswerkers, enzovoort. Allemaal vonden ze elkaar. Via buurtgerichte werkingen, het inzetten van COVID-19-coaches door artsen, de aandacht voor de psychosociale gevolgen, het inzetten van verpleegkundigen in triagecentra, woonzorgcentra, vaccinatiecentra, noem maar op. Deze gezamenlijk aanpak leidde tot succesvolle oplossingen. Kleine stappen en initiatieven brachten nieuwe en betere inzichten. Er zijn sterke fundamenten gelegd waar we nu op verder kunnen bouwen.”
 Wat is VIVEL?
Wat is VIVEL?
VIVEL is het Vlaams Instituut Voor de Eerste Lijn dat sinds 1 mei 2019 erkend en gefinancierd wordt door de Vlaamse Overheid als partnerorganisatie voor de eerste lijn. Op Vlaams niveau is VIVEL het centrale aanspreekpunt en het platform voor de dialoog van de eerstelijnsactoren met de overheid en met elkaar. VIVEL verenigt de gezondheids- en welzijnsactoren van de eerste lijn, de vertegenwoordigers van personen met een zorg- en ondersteuningsnood, mantelzorgers en gebruikers, de lokale besturen en de expertisecentra. Samen met alle actoren van de eerste lijn wil VIVEL de gezondheid en het welzijn van elke burger in Vlaanderen en Brussel verbeteren.
VIVEL wil de eerste lijn versterken en ondersteunen door het vormen van lerende netwerken in de eerste lijn, het delen van expertise, ontsluiten van data, ontwikkelen van methodieken, geven van vorming en coaching, het stimuleren van innovatie en het adviseren van de overheid.
Meer informatie: vivel.be
Meer weten over de zorgraden? Op vivel.be vindt je een mooie animatie.
Care shift: een goed idee?
Zorg verschuift steeds vaker van het ziekenhuis naar de thuisomgeving. Thuishospitalisaties nemen toe, net als de werkdruk en de complexiteit van de zorg. Kristel De Vliegher bestudeerde in 2015 de evoluerende rol van de thuisverpleegkundige en houdt vandaag de vinger aan de pols als diensthoofd van het verpleegkundig departement van het Wit-Gele Kruis. Ze geeft aan wat er toen, en vooral nu, speelt in het werkveld.
Steeds meer patiënten worden vroeger ontslagen uit het ziekenhuis en ontvangen thuis de nodige zorgen. De vergrijzing van de bevolking speelt een rol, maar ook het toenemende aantal chronische ziekten, de vooruitgang van de geneeskunde en het gebrek aan financiële middelen voor langdurige ziekenhuisverblijven dragen hier toe bij. Ze waren in 2015 ook de aanleiding voor een studie naar de belangrijke rol van thuisverpleegkundigen. Kristel De Vliegher: “Er zijn meerdere morbiditeiten die heel wat complexe en technische zorgen vragen. Niet alleen de inhoud van het werk van thuisverpleegkundigen is veranderd, maar ook de complexiteit neemt toe. In mijn doctoraat ging ik op zoek naar hoe thuisverpleegkundigen die care shift aanvoelen en benaderen. Welke handelingen worden steeds vaker in een thuisomgeving uitgevoerd? Wat is het effect hiervan op thuisverpleegkundigen en wat hebben zij nodig om hun job correct en met voldoening te blijven uitvoeren?”
Kristel trok toen drie belangrijke conclusies. Om te beginnen was er geen duidelijke definitie van wat een technische en een complexe interventie is. Ook vandaag zijn die definities nog niet helemaal duidelijk. “Al hebben we wel een algemene aanvaarding van wat deze begrippen inhouden”, legt Kristel uit. “Onder een technische interventie verstaan we alle handelingen die opgenomen zijn in de nomenclatuur van het RIZIV. Ze vormen de basis van een thuisverpleegkundige. Complexe interventies zijn vaak tijdsintensief en zijn context- en casusgericht te bekijken. Denk maar aan ingewikkelde wondzorg, pijn- of medicatiepompen, het vervangen van suprapubische sondes, palliatieve zorg of ambulante dialyse.”
Complete zorg aan huis
Of iets nu complex of technisch is, alles valt of staat met een duidelijk en volledig medisch voorschrift, de beschikbaarheid van het juiste materiaal, een realistische zorgsituatie met voldoende ondersteuning vanuit de thuissituatie, en een bekwame thuisverpleegkundige met een grote verantwoordelijkheidszin. Deze schoolt zich bij en staat in nauw contact met de zorgvrager, diens familie en zorgteam. En dat brengt ons bij conclusie twee: die van een meer geïntegreerde thuiszorg. “Dat betekent voor thuisverpleegkundigen meteen dat ze al hun vaardigheden uit de kast moeten halen. Is de gezondheidstoestand van een patiënt stabiel, dan mag die het ziekenhuis verlaten en staat de thuisverpleegkundige in voor de wondzorg, injecties, het controleren van de glycemiewaarden, het opvolgen van de antibioticakuur, enzovoort. Daarnaast voeren ze ook steeds vaker handelingen uit die typisch enkel in ziekenhuizen gesteld worden. Zoals bijvoorbeeld chemotherapie, negatieve druktherapie, sondevoeding, het plaatsen van een poortkatheter, dialyse of complexe palliatieve zorg. Een thuishospitalisatie, zoals dat ook wel genoemd wordt.”
Wat zijn technische en complexe interventies?
Een technische interventie wordt bepaald door:
- de kennis, ervaring en vaardigheden van de verpleegkundige
- de zorghouding of hoe de verpleegkundige de patiënten fysisch, psychisch en sociaal ondersteunt
- voortdurende bijscholing
- een medisch voorschrift
- de opname in de nomenclatuur van het RIZIV
- het gebruik van medische instrumenten
- de observatie en verantwoordelijkheidszin van de verpleegkundige
Een complexe interventie wordt bepaald door:
- meer kennis, ervaring en vaardigheden
- het behalen van een bepaald niveau door ervaring
- observatie en supervisie, een hoger risico op complicaties
- voortdurende bijscholing
- het gebruik van specifieke instrumenten
- meerdere technische en arbeidsintensieve handelingen
- emotionele steun, vaak in een palliatieve situatie
- interactie met de coördinerende zorgpersoon en andere medische disciplines
Om dit allemaal te realiseren heeft de thuisverpleegkundige ondersteuning nodig. Enerzijds zijn dat meer handen aan het bed, anderzijds meer financiële middelen die alle gestelde handelingen en zorg coveren. En die types ondersteuning zijn enkel effectief wanneer ook werk gemaakt wordt van de derde en laatste conclusie uit het onderzoek: een inter- en multidisciplinaire samenwerking en communicatie. Zowel tussen verschillende zorgberoepen in de vorm van team meetings, rapporten of zorgplannen, als tussen zorgverlener, zorgvrager en de familie. “Het goed organiseren en coördineren van de zorg is cruciaal. Op dit domein zijn de grootste vooruitgangen geboekt”, zegt Kristel nog. “Zorgcoördinatie en case management zijn geen nieuwe begrippen meer, maar tot op heden zijn beide zorgvormen nog niet eenduidig structureel verankerd in de gezondheidszorg. Idealiter vertrekt de zorgcoördinatie vanuit de patiënt en zijn familie en wat zij nog zelf kunnen en willen opnemen. Vervolgens wordt met de verschillenden zorgverleners, in overleg met de patiënt en zijn omgeving, gekeken wie welke rol vervult. ”
Op maat van de zorgvrager
De studie van Kristel kaderde toen in een breder project van het RIZIV over de integratie van zorgkundigen in de thuiszorg. De drie conclusies liggen op tafel, is er in tussentijd veel veranderd? “Met de komst van de eerstelijnszones is er heel wat werk verzet. Zorgcoördinatie en case management zijn in volle ontwikkeling en zowel in de protocol 3-projecten als in de projecten chronische zorg wordt hier hard rond gewerkt”, zegt Kristel. “De coronacrisis gaf de samenwerking een boost. Mensen moesten elkaar vinden om de zorg in tijden van een pandemie te continueren en blijvend te kunnen garanderen. Via samenwerking probeerde men de behoeften van iedere patiënt te blijven vervullen. Ook het werken met zorgkundigen betekent een hele ondersteuning voor de thuisverpleegkundige, zeker in een crisissituatie waar alle handen meer dan nodig zijn. Ook los van corona, zal een verpleegkundige zijn of haar patiënt nooit uit handen geven, maar door beroep te doen op een zorgkundige kan de kwaliteit en continuïteit van zorg blijvend worden gegarandeerd.
De verhoogde werkdruk, de meer complexe zorg. Is die care shift wel een goed idee? “Ja”, zegt Kristel overtuigd. “In deze coronacrisis zien we dat ziekenhuizen genoodzaakt zijn om de reguliere zorg af te bouwen en dat mensen niet meer naar het ziekenhuis durven gaan. Verpleegkundigen hebben de expertise en scholen zich voortdurend bij. Ze zijn voorbereid op complexe zorgsituaties en op de verdere opvolging van de patiënt thuis. Bij thuisverpleegkundigen komt daar nog eens bij dat ze de zorgvrager en zijn of haar context zeer goed kennen. Ze komen bij de zorgvrager thuis en bouwen zo een vertrouwensband op. Die samenwerking met de tweedelijnszorg is dan ook bijzonder waardevol, maar enkel wanneer dat in overleg gebeurt. De thuisverpleegkundige volgt de zorgvrager op en voorziet de tweedelijnszorg met context en extra informatie. Een verpleegkundige informeert vanuit een klinische blik en met het oog op maatschappelijk verantwoorde zorg.”
Een brede waaier aan competenties
Momenteel lopen er enkele proefprojecten in het kader van de verschuiving van zorg van het ziekenhuis naar de thuiszorg, zoals negatieve druktherapie, waarbij de patiënt kosteloos zijn therapie kan verderzetten thuis, de mogelijkheid om chemo- en infuustherapie bij een kankerbehandeling thuis op te nemen, en een project rond hartfalen, waarbij de patiënten thuis verder worden opgevolgd in nauwe samenwerking met het ziekenhuis.
Kristel besluit: “Om aan de toekomstige uitdagingen het hoofd te bieden, zal ook de opleiding moeten veranderen en een meer multidisciplinaire aanpak aan boord leggen. Thuisverpleegkundigen kunnen niet in alles gespecialiseerd zijn, maar door levenslang leren te stimuleren, bouwen ze wel ervaring en expertise op. Er is nog heel wat werk voor de boeg als we een multidisciplinaire aanpak, goede communicatie en meer middelen voor de thuiszorg willen bereiken, maar we zijn op de goede weg. Als de huidige situatie in de gezondheidszorg ons iets geleerd heeft, is dat verpleegkundigen zeer inventief zijn en alles in het werk zullen stellen om de reguliere zorg toch te laten doorgaan.”
Mannen en verpleegkunde
In maart lanceerde Vrouw en Maatschappij een campagne om meer mannen naar de zorg te lokken. Zo willen ze de vele vacatures in de sector ingevuld krijgen. Het aandeel mannen die actief zijn in de verpleegkunde ligt historisch gezien dan ook aan de lage kant. Toch merkte de Planningscommissie op dat het aantal mannen die voor het beroep kiezen, gestegen is. Voor heel België gaat het zelfs om een stijging van 40 procent. Waarom kiezen mannen voor verpleegkunde? En wat vinden ze er zo tof aan? Dat laten we hen graag zelf vertellen.
Peter Pauwels (53) uit Laarne
Nachtverpleegkundige in het UZ Brussel
Hoelang ben je al verpleegkundige?
29 jaar
Waarom koos je voor verpleegkunde?
Ik zorg graag voor mensen. Hen beter zien worden of hun toestand zien stabiliseren geeft voldoening. Ook het sociale contact is een grote motivator.
Wat vind je zo leuk aan je job?
Er is veel afwisseling op de werkvloer. Geen enkele dag is hetzelfde. De dankbaarheid van patiënten en hun families geeft ook enorm veel voldoening.
Hoe ga je om met de vooroordelen dat verpleegkunde een vrouwelijk beroep is?
Dat is gewoon zo. Ik heb me daar bij neergelegd. Al merk ik wel dat de jongere generatie er niet om maalt dat er af en toe een man aan hun bed staat.
Wat kunnen je vrouwelijke collega’s van jou leren?
Minder roddelen (lacht). Maar ik denk ook praktischer werken en minder snel in paniek slaan bij extreme gebeurtenissen. Als man kunnen we het werk misschien ook wel sneller voor het gezin zetten en zo is het makkelijker om voltijds te werken.
Hoe zou je andere mannen overtuigen om voor verpleegkunde te kiezen?
Als je houdt van sociaal contact en van je flexibel op te stellen in je uurrooster, dan is verpleegkunde de uitgelezen kans. Je hebt een brede waaier aan keuzes: ziekenhuizen, woonzorgcentra, thuiszorg en allerlei andere zorgcentra. Zo vind je gegarandeerd een organisatie die volledig bij je interesses past. Je krijgt bijscholing, nieuwe uitdagingen en wordt ondersteund om verder te studeren. En je hebt veel vrouwelijke collega’s.
Dieter Van der Voorde (28) uit Leuven
Student verpleegkunde aan Odisee
Hoelang ben je al verpleegkundige?
In september startte ik met de vierjarige bacheloropleiding in Brussel.
Waarom koos je voor verpleegkunde?
Voor mij was verpleegkunde na het middelbaar niet mijn eerste keuze, maar ik ben toch blij dat ik er uiteindelijk wel beland ben. Het voelt goed om een vak te studeren waarin je acties echt het verschil kunnen maken. Bovendien kan ik er mijn interesse voor anatomie en biologie combineren met mijn praktische ingesteldheid. De werkzekerheid is ook mooi meegenomen.
Wat vind je zo leuk aan je job?
Ik vind het zalig hoeveel er komt bij kijken. Je hebt zowel kennis nodig van anatomie en chemie, als van de wetgeving en de wiskunde. Daarnaast zijn sociale vaardigheden en een vaste hand natuurlijk noodzakelijk. Het is die constante uitwisseling en, af en toe toch wel, uitdaging tussen die verschillende domeinen, tussen mijn hoofd en mijn hart die het voor mij zo boeiend en interessant maken.
Hoe ga je om met de vooroordelen dat verpleegkunde een vrouwelijk beroep is?
Tot nu toe heb ik nog maar weinig gemerkt van een mannelijk tekort. We zijn op school wel met meer meisjes, maar ik ben zeker niet de enige jongen. En er zijn evengoed mannelijke docenten. Ook op mijn eerste stageplek was er toch een redelijk aantal mannen. Ik denk dat corona voor veel mensen ook wel een eyeopener was, toen ze zagen dat verpleegkundigen wel degelijk meer doen dan mensen wassen en bedden verplaatsen.
Wat kunnen je vrouwelijke collega’s van jou leren?
Ik denk en hoop dat ik de komende jaren vooral nog heel veel van hen zal leren (lacht).
Hoe zou je andere mannen overtuigen om voor verpleegkunde te kiezen?
Als je denkt dat het iets voor jou is, gewoon doen. Met mijn school- en stage-ervaring kan ik nu al zeggen dat er letterlijk ontelbare mogelijkheden zijn als verpleegkundige. Laat je vooral niet afschrikken door de stereotypes en vooroordelen. Maar het allergrootste pluspunt: als je ooit nota’s uitwisselt met medestudenten zijn ze altijd duidelijk geschreven.
Sam Van Ryssel (30) uit Antwerpen
Thuisverpleegkundige
Hoelang ben je al verpleegkundige?
10 jaar
Waarom koos je voor verpleegkunde?
Ik wilde een job waarbij ik de handen uit de mouwen kon steken. In het secundair ben ik afgestudeerd met een A2 Elektromechanica, maar daarin miste ik het sociaal contact. Toen kwam ik uit bij verpleegkunde en dit heb ik me nog geen dag beklaagd.
Wat vind je zo leuk aan je job?
Het sociale aspect spreekt me enerzijds enorm aan. Je komt overal bij de mensen thuis in hun persoonlijke levenssfeer. Het respect en waardering dat ik van de patiënten ontvang is een van mijn grootste drijfveer. Daarnaast vind ik het leuk om constant onderweg te zijn. Zo kom je ook wel eens overal terecht en leer je jouw buurt zeer goed kennen. Tot slot spreekt het zelfstandig statuut van de job mij enorm aan.
Hoe ga je om met de vooroordelen dat verpleegkunde een vrouwelijk beroep is?
Ik voel het vooroordeel eerder aan als een voorrecht. In een diverse samenleving in Antwerpen valt dat vooroordeel ook te verwaarlozen omdat in andere culturen dat net een mannenjob is. Ik kan perfect mezelf zijn in deze job en heb mijn geslacht nooit een belemmering ervaren.
Wat kunnen je vrouwelijke collega’s van jou leren?
Evenveel als mijn mannelijke. Ervaring kan je steeds doorgeven. Los van geslacht, geaardheid of religie.
Hoe zou je andere mannen overtuigen om voor verpleegkunde te kiezen?
Het is een job waarbij er elke dag een is vol nieuwe uitdagingen. Geen enkele dag is dezelfde. Voor een sociaal diertje dat graag zorgt voor anderen is dit de ideale job.
Dries Van Eyck (30) uit Bree
Verpleegkundige in WZC De Gerkenberg
Hoelang ben je al verpleegkundige?
Ik studeerde af in 2013 en ging aan de slag in het ZOL in Genk. Na enkele jaren ervaring maakte ik de switch naar ouderenzorg.
Waarom koos je voor verpleegkunde?
Ik koos voor verpleegkundige omdat ik al van jongs af aan mensen graag help door kleine dingen te doen. Het zorgzame zit in mijn DNA, zoals ze dat zeggen.
Wat vind je zo leuk aan je job?
Voor mij is het leukste aan de job mensen helpen die het moeilijk hebben door kleine, subtiele dingen te doen zoals het insmeren van de benen of rug met lotion of door tijd te nemen om te luisteren. Als ik vertrek, vind ik het fijn om weten dat die persoon er iets aan gehad heeft. En het is al helemaal geweldig wanneer die persoon je ook bedankt voor de zorgen, terwijl je als verpleegkundige vaak niet eens doorhebt wat voor impact je op dat moment hebt. Het zijn de kleine dingen, de dankbaarheid en waardering die de job maken zo schoon maken.
Hoe ga je om met de vooroordelen dat verpleegkunde een vrouwelijk beroep is?
Ik heb nog nooit last gehad van de vooroordelen. Soms komt het eens voor dat een persoon liever niet geholpen wil worden door een man, maar dan gaan we hier met het nodige respect mee om. Vaak volstaat het om even te polsen waarom dat zo is. Een kleine stap die heel wat angst kan wegnemen.
Wat kunnen je vrouwelijke collega’s van jou leren?
Ik probeer altijd het positieve te zien, in alle situaties. Dit gaat natuurlijk niet altijd even gemakkelijk, maar het helpt vaak om dingen te relativeren. In mijn ervaring trekken vrouwen, maar ook sommige mannen, zich meer dingen aan. Probeer het los te laten en alleen vat te krijgen op de dingen die voor jou belangrijk zijn. Hierdoor krijg je meer tijd om dingen te doen die echt een verschil maken. Voor jou en voor je medemens.
Hoe zou je andere mannen overtuigen om voor verpleegkunde te kiezen?
Verpleegkunde is niet alledaags, zeer gevarieerd en leerrijk. Wil je thuis komen en voelen en vertellen dat je een verschil hebt kunnen maken voor iemand, hoe klein ook, dan is verpleegkunde iets voor jou.















